CEFALEE BENIGNE versus CEFALEE POTENZIALMENTE PERICOLOSE
Quando allarmarsi per una cefalea?
a cura di Eugenia Rota
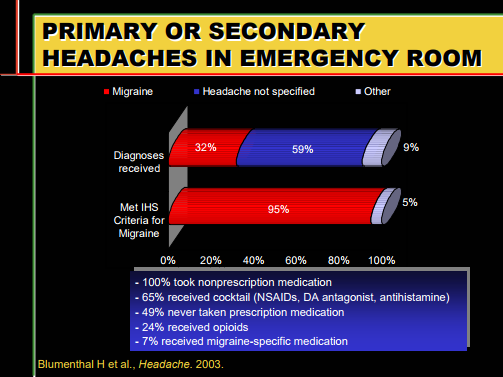
La cefalea rappresenta uno dei sintomi più frequenti che inducono i pazienti alla consultazione del medico di famiglia o anche all’accesso in Pronto Soccorso (circa il 3% degli accessi è rappresentato da tale sintomo clinico).
La maggior parte delle cefalee è benigna, di natura primitiva, cioè non è causata da patologia cerebrale né di altro tipo; le forme più comuni sono la cefalea tensiva e l’emicrania, mentre più rara è la cefalea a grappolo.
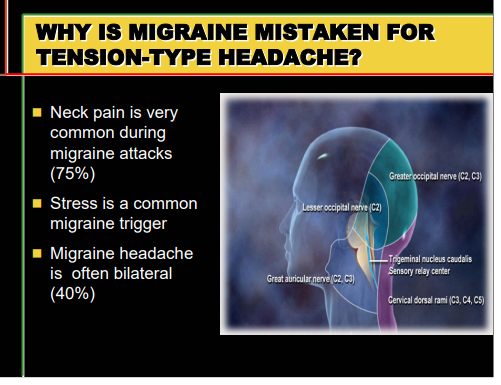
La cefalea tensiva rappresenta il più comune tipo di mal di testa, con una frequenza, nella popolazione, che può raggiungere il 70%; il dolore è per lo più lieve-moderato, diffuso a tutto il capo, non associato ad altri sintomi, salvo frequente cervicalgia. L’emicrania si caratterizza per un dolore più intenso di quello della cefalea di tipo tensivo, spesso pulsante (talora anche in regione peri-orbitaria-oculare o nucale), nel 60 % dei casi lateralizzato, accompagnato spesso da nausea, fastidio alla luce, ai rumori e agli odori, molto invalidante e talora poco responsivo ai comuni analgesici. Può essere preceduto da disturbi neurologici transitori, soprattutto di tipo visivo (ad esempio, deficit del campo visivo, sensazione di “vedere come attraverso l’acqua o un caleidoscopio”), ma anche della sensibilità, come formicolii o senso di intorpidimento da un arto, e del linguaggio (difficoltà nell’espressione verbale). Tali fenomeni, definiti “aura”, sono reversibili spontaneamente di solito nell’arco di meno di un’ora e possono, seppur più raramente, presentarsi isolati, cioè non seguiti dalla cefalea.
La cefalea a grappolo è un tipo di cefalea che si manifesta con accessi di dolore unilaterale severo, ricorrenti spesso alla stessa ora del giorno o della notte (periodicità circadiana: cosiddetta “cefalea da orologio”), in grappoli (donde la definizione), cioè in gruppi di episodi che si aggregano temporalmente in certi periodi dell’anno (periodicità circannuale). Sono maggiormente colpiti gli uomini, soprattutto se fumatori. Il dolore è molto intenso (detta anche “cefalea da suicidio”), associato a lacrimazione dell’occhio, arrossamento della congiuntiva, rinorrea o ostruzione nasale, ptosi (abbassamento) palpebrale e/o miosi (restringimento del diametro della pupilla), ipsilaterali, cioè dallo stesso lato del dolore.
Sebbene tale cefalea possa allarmare molto il paziente per la severità del dolore, tuttavia, non è di solito pericolosa, perché appartiene comunque al gruppo delle cefalee primitive.
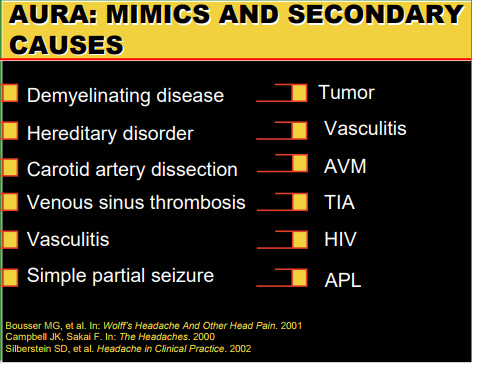
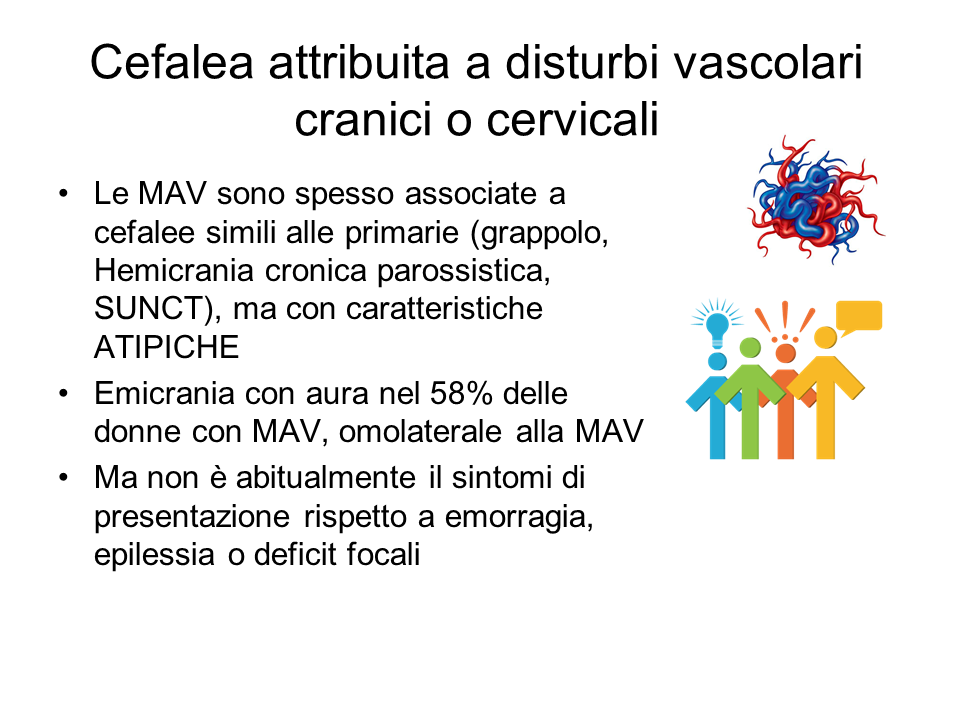
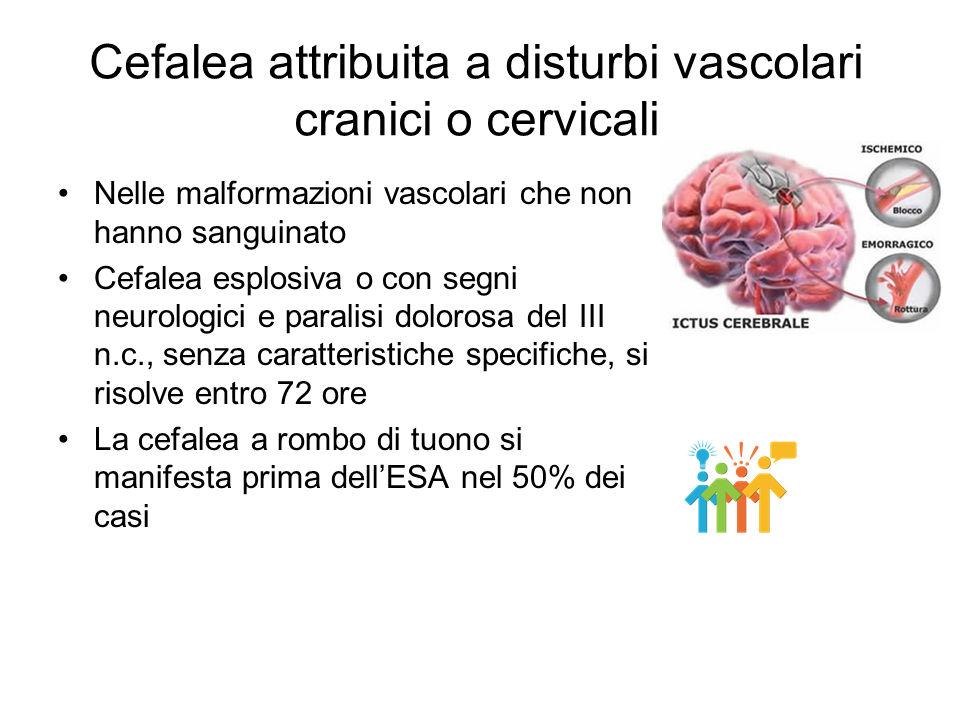
Esistono invece delle cefalee potenzialmente pericolose, che possono rappresentare il sintomo, a esempio, di emorragia subaracnoidea, ipertensione endocranica, meningite, arterite temporale, etc. Si tratta, quindi, di cefalee di natura secondaria, causate, cioè, da altra patologia, talora grave, che richiede spesso una diagnosi e un trattamento tempestivi.
Il medico deve sospettare la natura secondaria e la pericolosità della cefalea, in presenza dei cosiddetti “segnale d’allarme”, ovvero delle seguenti situazioni cliniche:
- cefalea in cefalalgico abituale, ma con sintomi diversi o più intensi del solito, non responsiva alla terapia analgesica
- cefalea ad esordio iperacuto (< 1 minuto), in pieno benessere, durante sforzo fisico, accompagnata da vomito all’esordio e/o da perdita di coscienza all’esordio
- cefalea di prima insorgenza, spontanea o post-traumatica, soprattutto se in età avanzata ed in soggetti in terapia anticoagulante o antiaggregante o in pazienti giovani che assumano alcool o stupefacenti
- cefalea con sintomatologia ingravescente, subcontinua, più intensa di notte e in posizione supina, esacerbata da tosse e sforzi fisici, accompagnata da nausea, resistente alle terapie analgesiche
- cefalea associata a ipertensione severa
- cefalea associata a febbre e/o segni di irritazione meningea (ad esempio, rigidità nucale)
- cefalea associata a deficit all’esame obiettivo neurologico e/o ai seguenti disturbi neurologici: crisi epilettiche, alterazioni della vigilanza e/o dello stato di coscienza, modificazioni del carattere, calo del visus, disturbi dell'equilibrio, aura atipica
- cefalea in paziente che presenti, all'anamnesi, una patologia di base potenzialmente responsabile di cefalea secondaria (malattie infettivo-infiammatorie, disturbi endocrino-metabolici, malattie immuno-reumatologiche, neoplasie)
Nel caso ci si trovi di fronte ad di uno dei suddetti scenari clinici “allarmanti”, l’iter diagnostico prevede pressoché invariabilmente l’esecuzione di una TC cranio basale, esame in grado di evidenziare lesioni emorragiche sia nello spazio subaracnoideo, extra- o sub-durale, sia all’interno del parenchima cerebrale, nonché grossolane formazioni espansive endocraniche, sebbene queste ultime siano di solito meglio individuate effettuando l’esame con il mezzo di contrasto.
Talora, sono indicati già in urgenza, ai fini di un corretto inquadramento diagnostico, esami ulteriori, quali la puntura lombare nel sospetto di una meningo-encefalite o di un’emorragia subaracnoidea (anche con TC cranio negativa, in determinati casi), gli esami ematochimici con indici di flogosi e la RM encefalo nel sospetto di encefalite erpetica, fistola durale, apoplessia ipofisaria (con scansioni angioRM fase venosa nel sospetto di trombosi venosa cerebrale e con AngioRM fase arteriosa, nel sospetto invece di ictus vertebro-basilare, dissecazione arteriosa, previo Ecodoppler dei vasi epi-aortici).
Una volta identificata la patologia sottesa alla cefalea, verranno assunti i provvedimenti terapeutici del caso, sia di tipo medico, sia, eventualmente, di tipo neurochirurgico, quando indicati.